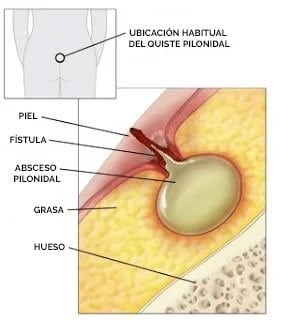
 La cirugía del quiste sacro o quiste pilonidal consiste en la resección (extirpación) de toda el área afectada por el quiste, incluyendo la piel y la grasa subcutánea circundante. La incisión comprende desde la parte más alta del pliegue glúteo hasta, a veces, unos centímetros por encima del ano. Este procedimiento quirúrgico se realiza en régimen de Cirugía Mayor Ambulatoria (CMA) y el paciente puede regresar a su casa el mismo día de la intervención. Debido a la variabilidad del tamaño del quiste, que puede ser desde 2 cm hasta 15 cm, es posible que no se pueda cerrar la piel con puntos debido a que quedaría muy tensa.
La cirugía del quiste sacro o quiste pilonidal consiste en la resección (extirpación) de toda el área afectada por el quiste, incluyendo la piel y la grasa subcutánea circundante. La incisión comprende desde la parte más alta del pliegue glúteo hasta, a veces, unos centímetros por encima del ano. Este procedimiento quirúrgico se realiza en régimen de Cirugía Mayor Ambulatoria (CMA) y el paciente puede regresar a su casa el mismo día de la intervención. Debido a la variabilidad del tamaño del quiste, que puede ser desde 2 cm hasta 15 cm, es posible que no se pueda cerrar la piel con puntos debido a que quedaría muy tensa.
Una vez se ha visitado con el cirujano, debe seguir sus indicaciones y realizar el estudio preoperatorio y la visita preanestesia. Tiene que hacerse las pruebas complementarias que el cirujano considere. Le entregaremos una petición y podrá pedir cita en:
Hospital Universitario Quirón Dexeus:
- Electrocardiograma: pedir cita previa llamando al 93 227 48 35, 6º planta consultas externas.
- Radiografía de Tórax: sin cita previa en Diagnóstico por la imagen, 1º planta.
- Analítica: 8 horas en ayunas, sin cita previa en General Lab, 1º planta consultas externas.
- Preanestesia: pedir cita previa llamando al 901 50 05 01, planta -1 Puerta 3.
Hospital de Barcelona (Assistencia Sanitaria):
- Cita previa llamando al 93 330 46 82 para el estudio preoperatorio y preanestesia. c/ Corcéga 345 1º planta.
Una vez realizado el estudio preoperatorio y preanestesia, tiene que pedir cita con su cirujano para que lo revise y se programará el día de su intervención.
También le entregaremos el consentimiento informado que tiene que leer atentamente, firmar y traer el día del ingreso. Si pertenece a alguna mutua, le explicaremos el proceso para tramitar la autorización de su compañía aseguradora.
Si se va a someter a una intervención quirúrgica y le han dado algunas pautas médicas (suspender la medicación, ayuno, preparación…), asegúrese que las ha comprendido y realizado correctamente, si no podría tener que anularse la intervención.
- No debe comer ni beber nada 8 horas antes de la cirugía, salvo la medicación que su cirujano, médico o anestesista le hayan indicado.
- Se recomienda una ducha la noche anterior o la mañana de la cirugía (2 horas antes de acudir a la clínica) con lavado correcto de piel, pelo y boca. En esta ducha se recomienda rasurar el área que va desde las nalgas hasta la parte baja de la espalda (lumbar) incluyendo el pliegue interglúteo. Hacer el rasurado en este momento reduce las probabilidades de tener infecciones de herida en el postoperatorio.
- No traer ningún objeto personal (objetos metálicos, anillos, cadenas, etc.). Retire las lentillas o las prótesis dentales si es portador de ellas.
- No debe llevar las uñas pintadas. No utilizar perfume ni cremas en la zona a intervenir.
La hora del ingreso se comunica mediante SMS a su teléfono móvil días antes de la intervención. El día del ingreso debe acudir con un familiar o acompañante a admisiones del hospital con la siguiente documentación:
- Documento de identidad (dni, pasaporte, etc.).
- En caso de pertenecer a una compañía aseguradora, la tarjeta de la mutua y la autorización.
- Consentimiento informado
- Recuerde que si ha realizado externamente pruebas diagnósticas, debe traerlas el día del ingreso.
Normalmente el ingreso es el mismo día unas horas antes de la intervención, y la duración del ingreso es inferior a 8 horas.
Una vez realizados los trámites de admisión, esperarán en la sala designada hasta que Enfermería les haga pasar al box del área prequirúrgica. El personal de enfermería le entregará una bata y gorro de papel, preparándolo para su traslado a quirófano. Si es necesario, la enfermera le colocará una vía de acceso venoso normalmente en la flexura del codo.
El familiar o acompañante podrá esperarle en la habitación o bien se le informará sobre a qué hora debe volver al hospital para acompañar al paciente.
Hay dos alternativas de anestesia para la cirugía del quiste sacro: la anestesia general con agentes de corta duración y utilizando una mascarilla laríngea en lugar de un tubo, asociada a la infiltración local de anestésicos en la herida, o bien la anestesia loco-regional raquídea, que le dormirá desde la cintura hasta los pies juntamente con sedación.
La duración de la cirugía del quiste sacro es inferior a 1 hora.
Una vez finalizada la intervención, el cirujano llamará al familiar o acompañante para notificarle cómo ha ido todo.
Acabado el procedimiento quirúrgico y una vez despierto, se le trasladará al área de reanimación postquirúrgica donde permanecerá entre una y dos horas. El paciente permanecerá en el hospital de 2 a 8 horas y, cuando enfermería constate que puede movilizarse sin problemas, ha tolerado la ingesta sin vómitos y ha orinado, se le retirará la vía periférica y se le dará el alta.
Si el cirujano lo considera o los pacientes no candidatos a cirugía mayor ambulatoria por presentar un quiste pilonidal que requiera una extirpación muy extensa, tras la serán trasladados a planta de hospitalización hasta el día siguiente, fecha en la que se les dará el alta.
En el momento de la alta médica, se hará la entrega de un informe detallado sobre la intervención, la estancia hospitalaria y del tratamiento que debe continuar en su domicilio.
Una vez en su domicilio recuerde leer el documento del alta donde constan todas las recomendaciones sobre el manejo del dolor postoperatorio, el cuidado de las heridas y el tratamiento que tiene que seguir.
Tiene que pedir cita previa con su cirujano para la revisión en consulta y retirada de los puntos 7-10 días después de la intervención.
Debido a la variabilidad del tamaño del quiste, que puede ser desde 2 cm hasta 15 cm, es posible que no se pueda cerrar la piel con puntos debido a que quedaría muy tensa. Una herida que queda abierta puede tardar en cicatrizar por completo hasta un par de meses. Esto no debería producirle angustia ni ansiedad, pues el resultado acostumbra a ser estéticamente adecuado y satisfactorio.
El dolor postoperatorio es de intensidad leve a moderada, pero se controla eficazmente alternando la toma cada 4 horas de un antiinflamatorio con un analgésico tipo paracetamol. En función del caso, a veces también se prescribe un antibiótico.
La dieta después de la intervención será la habitual.
Movilidad y esfuerzo físico: puede movilizarse con normalidad después de la cirugía. Evite estar mucho tiempo sentado, siendo preferible estar acostado de un lado, de pie o andando. Le recomendamos tratar de hacer vida normal y no exponer la herida al sol. Evite el sudor y el ejercicio físico hasta que la herida esté completamente cicatrizada.
En caso de tener una herida abierta: cuidado diario procurando que no quede húmeda tras la ducha. Durante la higiene personal debe limpiar la herida con agua y jabón sin frotar. Puede secarla con aire frío del secador (asegúrese de tener el filtro limpio). En algunos casos, será necesario aplicar pomadas como el Furacín o apósitos absorbentes antimicrobianos como Aquacel, que aceleran la cicatrización. Por último, deberá cubrir la herida con gasas y esparadrapo. Si nota que durante el día la herida mancha mucho, deberá cambiar los apósitos nuevamente las veces que sean necesarias.
Si tiene una herida cerrada con puntos sutura, durante su higiene personal debe lavar la herida cuidadosamente con agua y jabón y secarla con el aire frío del secador, aplicar una solución de iodo (Topionic o Betadine) y una tirita o apósito limpio diario hasta la revisión en consulta. Si utiliza apósitos de plástico impermeables, solamente es necesario cambiarlo en caso que entrara agua o humedad, después seguir las indicaciones descritas y colocar un apósito nuevo.
Si aprecia un dolor pronunciado, la aparición de un eritema (rojez) o un aumento de temperatura alrededor de la herida, póngase en contacto con nuestro servicio de atención al paciente por que podría tratarse de una infección.
La baja laboral la realiza el médico de familia asignado en los centros de asistencia primaria correspondiente. Dependiendo de su ocupación será aconsejable que dicho periodo de baja sea más o menos largo, pero lo normal es que pasadas 2 o 3 semanas después de la intervención pueda incorporarse a su puesto de trabajo.
Se realiza una visita de control en consulta 7-10 días después de la operación para curar la herida y valorar su evolución clínica. Se realizará un seguimiento de la herida cada 7-14 hasta la cicatrización completa.
En Unidad Cirugía Barcelona estamos para acompañarle a lo largo del proceso quirúrgico y postoperatorio, intentamos dar una atención personalizada en todo momento y nuestro servicio de atención al paciente estará disponible para cualquier duda que le pueda surgir.
Si después de leer detenidamente este documento desea más información, no dude en preguntar al especialista responsable o atención al paciente. Para cualquier otra duda póngase en contacto con nosotros llamando al 93 414 64 84 o vía email info@ucbarcelona.com.
